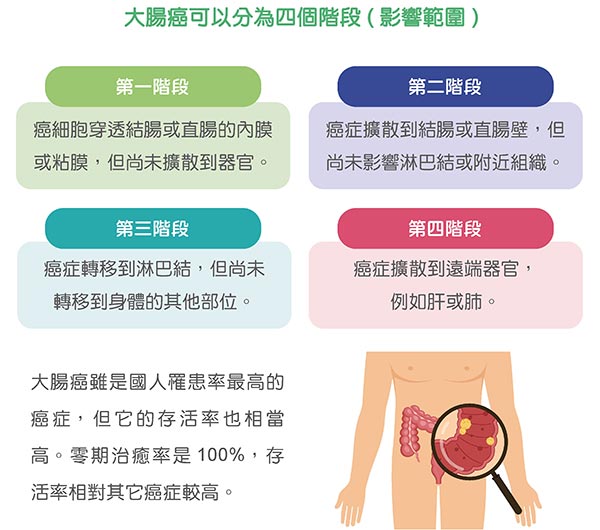
第一階段
90 ~ 95% 癌細胞穿透結腸或直腸的內膜或粘膜,但尚未擴散到器官。
第二階段
80% 癌症擴散到結腸或直腸壁,但尚未影響淋巴結或附近組織。 第三階段。
第三階段
65% 癌症轉移到淋巴結,但尚未轉移到身體的其他部位。 第四階段。
第四階段
10 ~ 20% 癌症擴散到遠端器官,例如肝或肺。
大腸癌雖是國人罹患率最高的癌症, 但它的存活率也相當高。零期治癒率是100%,存活率相對其它癌症較高。手術後大腸癌五年存活率。
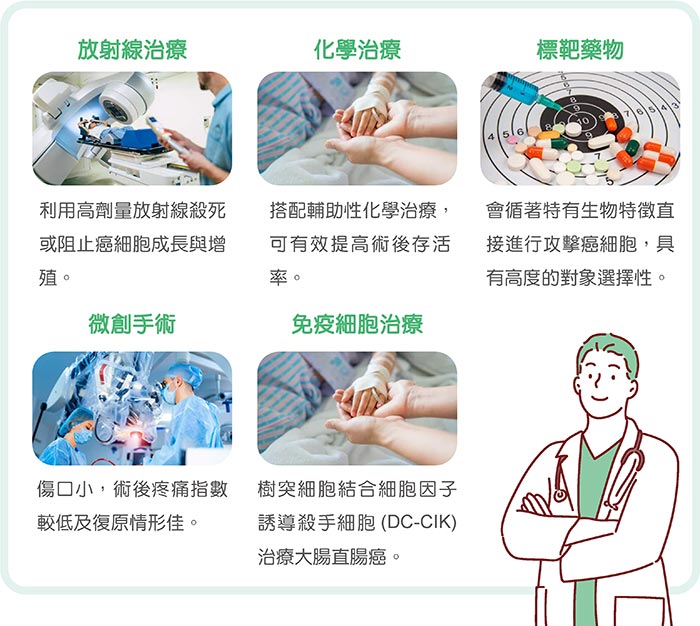
▲大腸癌治療 5 種治療方法:治療前醫生會評估病人的年齡及當時身體狀況,來選擇治療計畫。
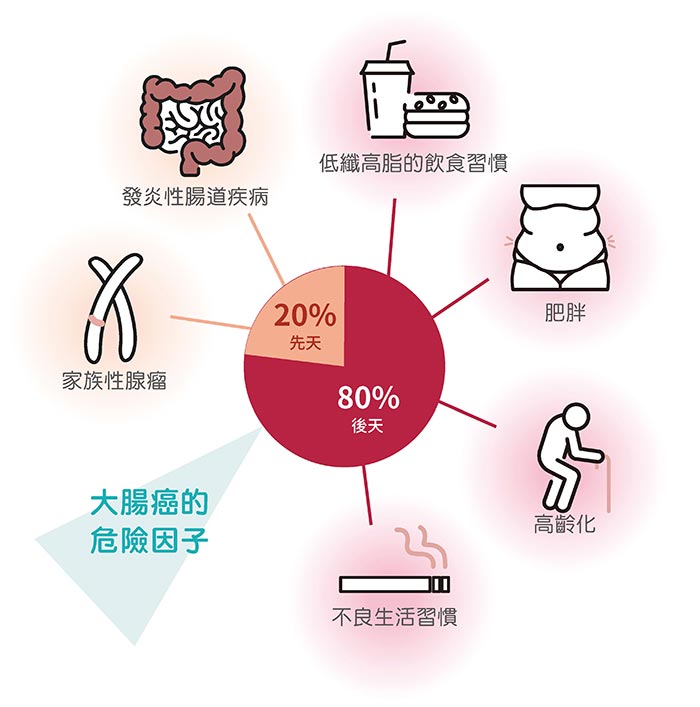
▼大腸癌的危險因子!:大腸癌的發生,8 成都是後天造成,其中又與飲食與生活習 慣密切相關,隨著年齡增長,也增加大腸癌變風險。( 如下圖)
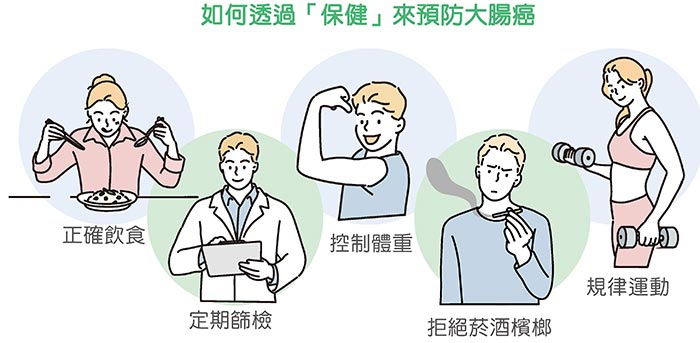
▲如何透過「保健」來預防大腸癌:1.正確飲食。2.規律運動。3.定期篩檢。4.控制體重。5.拒絕菸酒檳榔。
「早期發現、早期治療」2019 年至2022 年,台灣大腸癌罹患率居世界首位。HOPE癌症希望基金會董事長王正旭醫師認為,與台灣普遍且徹底的大腸癌篩檢,政府致力於推動癌篩的公衛政策有關。
大腸癌初期沒有明顯症狀,但仍有一些徵兆( 如下圖):

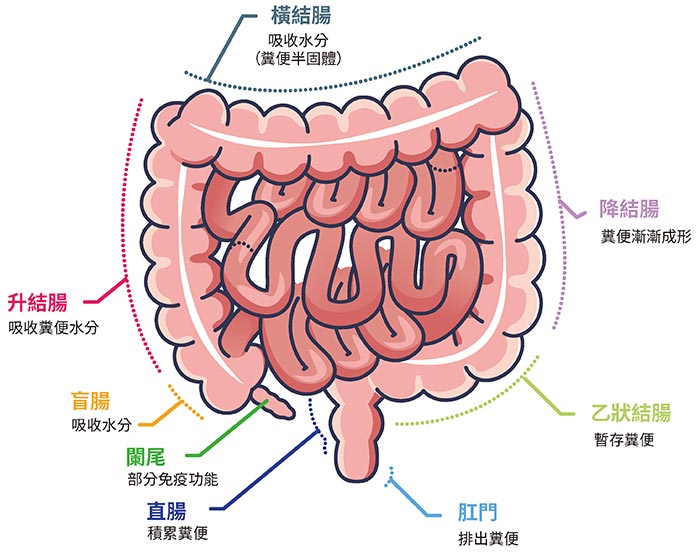
大腸癌分期可以分為四個階段 ( 影響範圍 )
90 ~ 95% 癌細胞穿透結腸或直腸的內膜或粘膜,但尚未擴散到器官。
80% 癌症擴散到結腸或直腸壁,但尚未影響淋巴結或附近組織。 第三階段。
65% 癌症轉移到淋巴結,但尚未轉移到身體的其他部位。 第四階段。
10 ~ 20% 癌症擴散到遠端器官,例如肝或肺。
大腸癌雖是國人罹患率最高的癌症, 但它的存活率也相當高。零期治癒率是100%,存活率相對其它癌症較高。手術後大腸癌五年存活率。